Ortopedia y Traumatología infantil
La denominación de esta subespecialidad médica que se ocupa de la prevención y el tratamiento de las enfermedades músculoesqueléticas en los niños es una redundancia, ya que el término Ortopedia, acuñado por Nicholas Andry en 1741, combina las palabras giregas ortos («recto») y paidós («niño»). En la práctica clínica, sin embargo, se distingue de la ortopedia del adulto para definir las desviaciones del crecimiento y desarrollo normales del aparato locomotor hasta la madurez esquelética, que ocurre en torno a los 13-16 años en las chicas y algo más tarde (15-18) en los varones.
Los síntomas que más conducen al niño a la consulta del traumatólogo son:
- Deformidad, fija o postural, que afecta sobre todo a la columna vertebral y las extremidades inferiores, sobre todo los pies.
- Funcionamiento anómalo de un segmento del sistema, por deformidad, debilidad, cojera o dolor.
- Dolor, de difícil valoración ene los más pequeños, incapaces de describirlo y localizarlo.
- Como en las otras patologías del sistema músculoesquelético, el diagnóstico de las afecciones ortopédicas del niño se obtiene mediante:
- La historia clínicaEl examen físico, que incluye una exploración general y otras específicas utilizando diversas maniobras destinadas a detectar patologías concretas, eventualmente con ayuda de medios tan clásicos como el podoscopio, el metro, el goniómetro o la plomada, que conservan todo su valor.
Estudios de imagen, que complementan lo anterior:
- La radiografía convencional sigue siendo el principal estudio de imagen en la actualidad. En patología pediátrica de las extremidades puede ser necesario un estudio comparativo con el lado sano.
- Tomografía computerizada (TAC): excelente para explorar el hueso, resulta más cara y expone al niño a una radiación mucho mayor.
- Artrografía: los estudios con contraste iodado son muy útiles en el diagnóstico de procesos como la cadera displásica.
- Ecografía: aparte de la prenatal, que puede diagnosticar alteraciones durante el embarazo, se utiliza poco en la clínica.
- Resonancia magnética: proporciona excelentes imágenes de las partes blandas sin exponer al niño a radiaciones ionizantes. Es muy útil en el diagnóstico de lesiones cartilaginosas, necrosis avascular, tumores e infecciones.
Los métodos de tratamiento más utilizados en ortopedia infantil son:
- Promoción de un calzado infantil adecuado que permita la función normal del pie, cuyas características son: flexible, plano, adaptado sin comprimir el pie, con una fricción de la suela intermedia que impida el deslizamiento o el bloqueo, de aspecto adaptable para el niño y con un coste aceptable para los padres. Además puede ser necesario un calzado especial o la adaptación de soportes plantares (plantillas), alzas o protecciones especiales.
- La fisioterapia utiliza métodos de tratamiento de la medicina física: manipulaciones, ejercicios, terapia ocupacional, posicionamientos, estímulos, masajes, frío o calor, etc.
- Ortesis: son dispositivos externos utilizados para controlar la alineación, facilitar la función, corregir deformidades y proporcionar protección, como férulas, soportes y corsés.
- Cirugía: es la forma definitiva de tratamiento en ortopedia pediátrica, utilizada cuando los métodos anteriores no pueden evitar impotencias funcionales permanentes. Como toda cirugía pediátrica, exige una preparación especial del pequeño paciente y la máxima colaboración de sus padres o tutores.
Los trastornos ortopédicos de importancia más frecuentes que tratamos los traumatólogos afectan sobre todo al miembro inferior y son los siguientes:
– Columna vertebral: desviaciones en el plano frontal (escoliosis) o lateral (cifosis), espondilólisis-espondilolistesis y enfermedad de Scheuermann.
– Extremidades inferiores:
- Torsión en la extremidad inferior: la marcha con las puntas de los pies hacia adentro o hacia fuera suele ser un signo de rotación anómala, externa o interna, del eje del muslo (fémur) o la pierna (tibia).
- Desigualdad de longitud de las extremidades inferiores: puede ser estructural (por alargamiento o acortamiento real de un miembro) o funcional (aparente, por contracturas musculares) y no se considera significativa ni tratable si no supera los 10 milímetros.
- Cadera: sinovitis transitoria, displasia de desarrollo (luxación congénita), necrosis de la cabeza femoral (enfermedad de Perthes) y desprendimiento epifisario de la cabeza femoral («coxa vara»)
- Rodilla: genu varo (piernas «en paréntesis») o genu valgo (piernas en «X»). El rango de los valores normales del ángulo que forman los ejes del muslo y la pierna varía con la edad. En el niño que comineza a caminar es normal el varo, que se corrige espontáneamente con el crecimiento hasta alcanzar el ligero valgo normal.
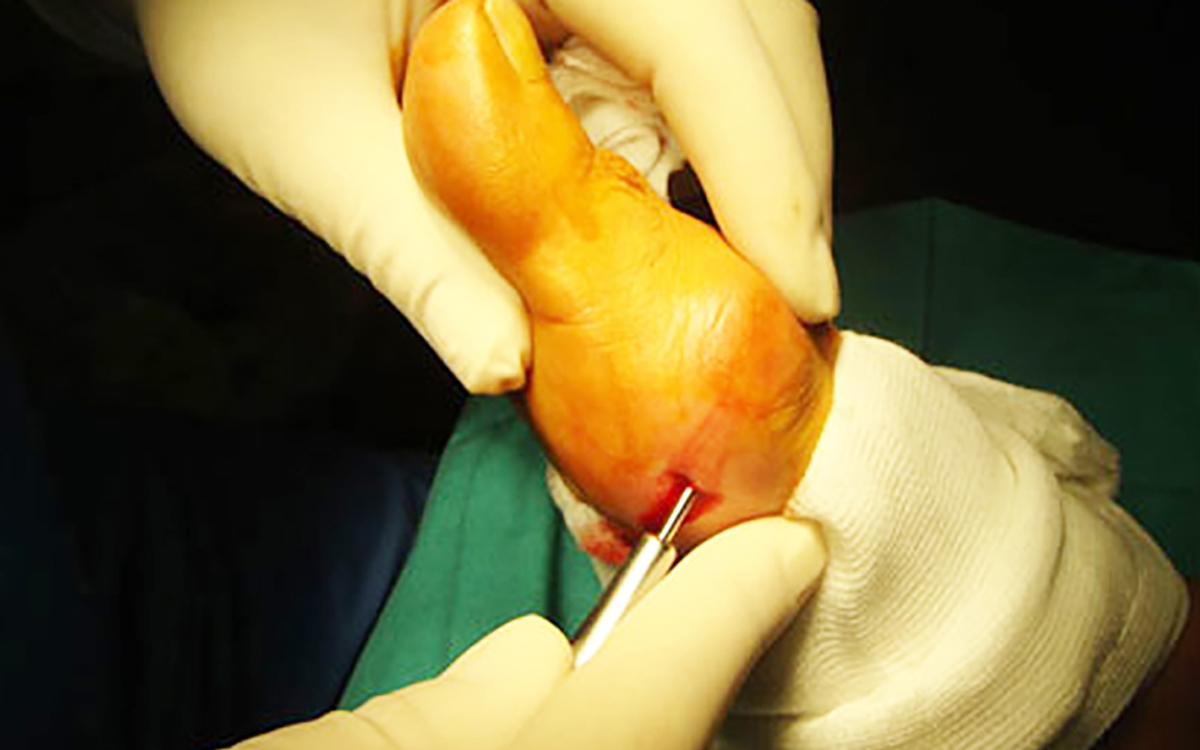
- Pie: deformidades como el antepié aducto y el pie zambo, plano o cavo. Las variaciones del desarrollo del pie son muy frecuentes y constituyen un motivo frecuente de consulta al traumatólogo.
- Lesiones traumáticas: menos frecuentes que en el miembro superior, requieren habitualmente traumatismos más fuertes, como los que producen fracturas de tibia o fémur.
– Extremidades superiores:
- Malformaciones congénitas: son más frecuentes que en el miembro inferior y con frecuencia requieren tratamiento quirúrgico especializado.
- Traumatismos: generalmente ocasionados por caídas, los más frecuentes son las fracturas, sobre todo de clavícula, codo (supracondílea de húmero, cuello del radio, epicóndilos), antebrazo (cúbito y radio) y especialmente muñeca, donde son frecuentes las fracturas incompletas o «en tallo verde», de excelente pronóstico. Las luxaciones son excepcionales y, a diferencia del adulto, la mayoría de las fracturas del niño pueden tratarse sin operar, dado que el crecimiento puede remodelar huesos que consolidaron con angulaciones o desplazamientos, dentro de unos límites.
Capítulo aparte son los llamados «dolores de crecimiento», debidos a:
- microtraumatismos repetidos por tracción tendinosa sobre el hueso, como sucede con más frecuencia en la rodilla (enfermedades de Osgood-Schlatter en la tibia o de Sinding-larsen-Johansson en la rótula)
- osteocondritis por necrosis avascular (coloquialmente «falta de riego»), como las del escafoides tarsiano del pie (enfermedad de Köhler), las cabezas de los metatarsianos (enfermedad de Freiberg) o el calcáneo (enfermedad de Sever) o la osteocondritis disecante (fémur de la rodilla, astrágalo del tobillo) y las lesiones por sobreesfuerzo, casi siempre deportivo, causantes de entre el 30% y el 50% de las lesiones en adultos jóvenes, entre las que destacan:
- lesiones por abuso, generalmente dolor de localización dependiente del deporte practicado (muñeca y espalda en gimnastas, hombro en nadadores, miembros inferiores en corredores etc.), que suelen desaparecer con reposo.
- lesiones por estrés, ocasionadas por microtraumatismos acumulativos sin intervalos de descanso, entre las que destacan las fracturas de estrés (más frecuentes en cadera y pierna), la espondilolistesis de los gimnastas, las lesiones del cartílago de crecimiento o el sobrecrecimiento óseo.
Otras enfermedades menos frecuentes que pueden afectar al aparato locomotor infantil como al adulto son tumores, benignos o malignos, e infecciones, articulares (artritis séptica) u óseas (osteomielitis) y raros síndromes producidos por problemas generalizados del sistema músculoesquelético, causantes de deformidades o retraso del desarrollo motor.
Otros servicios
Traumatología del adulto
Cirugía de sustitución articular (artroplastias)
Cirugía Percutánea del antepié